Многие воспалительные заболевания органов пищеварения могут вызывать тяжелые осложнения. Так, острый приступ панкреатита, симптомы которого обычно проявляются болью в животе, общим недомоганием и нарушением аппетита, может стать причиной обширного воспалительного процесса в брюшной полости.
Мучительная боль при этом заболевании может потребовать применения мощных обезболивающих средств. Врачебная консультация поможет пациенту узнать больше о заболевании и пройти обследование для выявления признаков панкреатита.
Основные сведения о заболевании

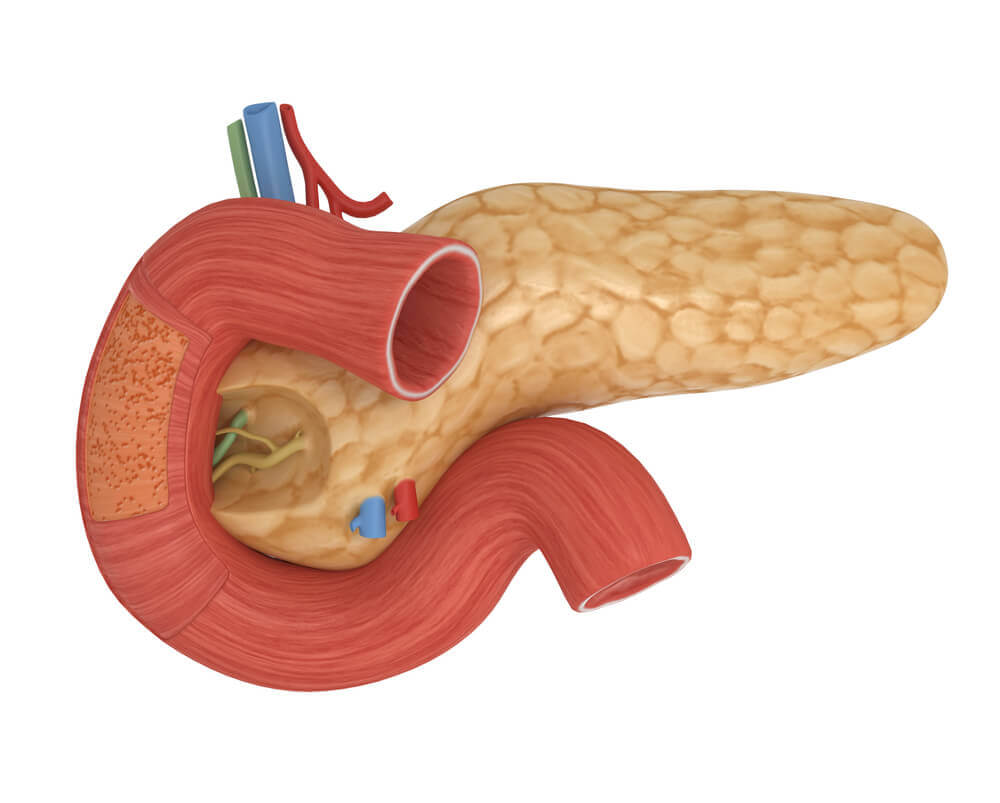
Острый приступ панкреатита
Панкреатит – воспалительное заболевание, характеризующееся повреждением тканей поджелудочной железы.
Патологический процесс обусловлен преждевременной активацией ферментов поджелудочной железы, которые в норме выделяются в двенадцатиперстную кишку для обеспечения пищеварительных функций.
Взаимодействие активных ферментов с тканями железы приводит к тяжелым последствиям, включая частичное разрушение органа. Осложнения могут быть связаны с нарушением работоспособности поджелудочной железы, обширной инфекцией, кровотечением и другими негативными процессами.
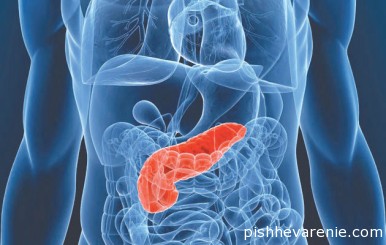
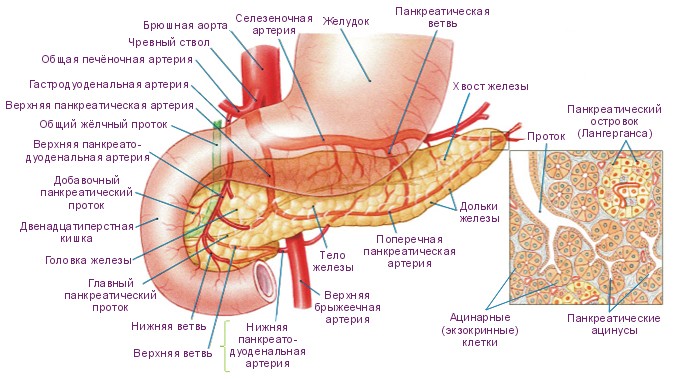
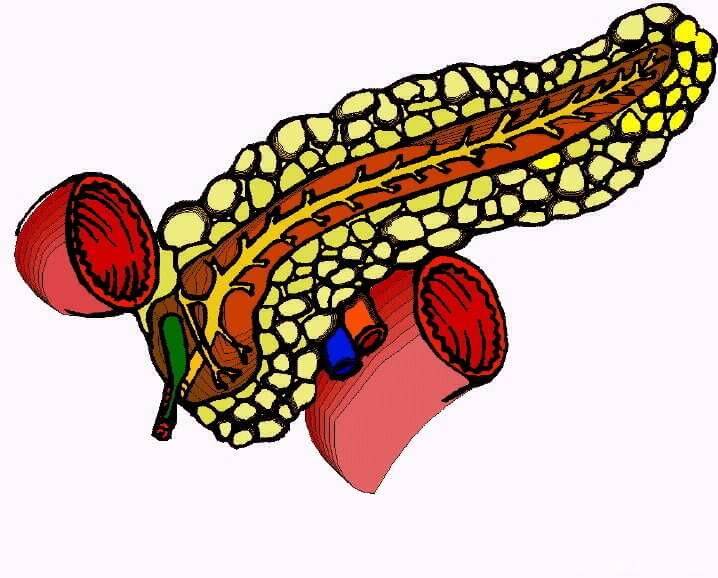
Поджелудочная железа – это орган брюшной полости, расположенный рядом с начальным отделом тонкого кишечника и желудком. Основная часть органа образована железой внешней секреции, выделяющей пищеварительные ферменты в кишечник.
Мелкие участки органа, представленные островками Лангерганса, имеют эндокринные функции и выделяют гормоны в кровоток.
В связи с функциональными особенностями обширный воспалительный процесс и повреждение железы может привести к потере сразу нескольких важных функций.
Основные функции поджелудочной железы:
- Выделение амилазы, липазы, протеазы и других ферментов в двенадцатиперстную кишку для расщепления жиров, углеводов и белков.
- Выделение инсулина и глюкагона для поддержания обмена глюкозы в организме.
- Выделение других гормонов, поддерживающих метаболическую регуляцию в организме.
Панкреатит может быть острым и хроническим. Хроническая форма заболевания характеризуется более благоприятным прогнозом и низким риском жизнеугрожающих осложнений, в то время как острый панкреатит может спровоцировать обширное воспаление в течение нескольких часов.
Соответственно, пациентам, страдающим от приступа острого панкреатита, требуется неотложная медицинская помощь.
Хроническую форму лечат постоянно с помощью медикаментов и специальной диеты. Тем не менее следует учитывать, что и такая форма болезни может обостриться, что приведет к усилению симптоматики.
Разрушение части поджелудочной железы или панкреонекроз – это первичное последствие острого приступа воспаления. В зависимости от тяжести патологии и задержки оказания первой помощи варьируется предполагаемый размер поражения.
Чаще всего в органе возникает мелкоочаговый панкреонекроз, не приводящий к существенному нарушению функцию железы, однако возможно поражение и большей части тканей.
Причины возникновения

Панкреатит – воспаление поджелудочной
Основным механизмом развития панкреатита является активация ферментов непосредственно в тканях органа.
В норме специальные вещества предотвращают взаимодействие ферментов поджелудочной железы с собственными тканями, однако на фоне воспалительного, аутоиммунного или другого патологического процесса возможно изменение внутренней регуляции органа.
Размер поражения зависит от количества активированных ферментов и других факторов. Многочисленные исследования помогли врачам определить наиболее вероятные факторы риска возникновения панкреатита.
Это внутренние и внешние негативные влияния, связанные с образом жизни пациента, индивидуальным анамнезом и наследственностью. Учет наличия предрасположенности важен для проведения профилактики и назначения регулярных обследований.
Возможные факторы риска:
- Регулярный прием алкоголя. Этиловый спирт негативно влияет не только на слизистую оболочку желудочно-кишечного тракта, но и на функции органов пищеварения, включая печень и поджелудочную железу.
- Желчные камни. Крупные конкременты могут перекрывать выводные протоки железы, что приведет к задержке пищеварительных ферментов в органе. Длительное депонирование ферментов также может спровоцировать приступ панкреатита.
- Абдоминальная хирургия в области протоков поджелудочной железы, тонкого кишечника и некоторых других анатомических областей.
- Прием некоторых лекарственных средств. Наибольший риск связан с приемом статинов, ингибиторов АПФ, оральных контрацептивов и мочегонных средств.
- Различные инфекционные заболевания, включая ВИЧ, гепатит B, бактериальное или грибковое поражение поджелудочной железы.
- Аутоиммунный процесс в органе, характеризующийся атакой защитных систем организма тканей поджелудочной железы.
- Высокий уровень кальция в крови (гиперкальциемия), который может быть вызван высокой активностью паращитовидной железы.
- Панкреатит в семейном или индивидуальном анамнезе.
- Высокие уровни триглицеридов в крови (гипертриглицеридемия).
- Рак поджелудочной железы или кистозный фиброз органа.
- Курение и неправильное питание.
- Травма брюшной полости.
- Эндоскопическое удаление желчных камней.
Зачастую врачам не удается определить истинную причину возникновения болезни во время диагностики. В связи с этим выделяют идиопатическую форму заболевания, не связанную с конкретными патологическими процессами.
Симптоматическая картина

Острая боль – симптом панкреатита
Наиболее выраженными симптомами характеризуется острая форма панкреатита, поскольку уже в течение нескольких часов после активации ферментов может возникать тяжелое поражение поджелудочной железы.
Боль может быть настолько острой, что пациент не может самостоятельно добраться до больницы. Другие симптомы обычно связаны с нарушением пищеварительных функций и возникшими осложнениями.
Симптомы острой формы болезни:
- Острая мучительная боль в верхней части живота.
- Распространение боли в область спины.
- Усиление болевых ощущений после приема пищи.
- Повышение температуры тела.
- Учащенное сердцебиение.
- Тошнота и рвота.
- Слабость и головокружение на фоне возникшего кровотечения.
- Нарушение моторики кишечника или гиперактивность мышечной оболочки ЖКТ.
Симптомы хронической формы, как правило, менее интенсивны и в большей степени связаны с негативными последствиями нарушения пищеварительной функции. Так, пациенты с хроническим панкреатитом чаще всего имеют следующие жалобы:
- Периодически возникающая боль в верхней части живота.
- Необъяснимая потеря веса.
- Масляный пахучий стул (стеаторея).
- Недомогание на фоне развившегося сахарного диабета.
- Тошнота после приема пищи.
При обнаружении симптомов острого панкреатита следует незамедлительно обратиться за врачебной помощью.
Осложнения

Диагноз – на основе анализов и обследований
Тяжесть возникших осложнений зависит от длительности приступа панкреатита.
При своевременном лечении у большинства пациентов не возникает тяжелых нарушений, однако при сильном воспалении тканей железы может сформироваться расстройство экзокринной или эндокринной части органа.
Основные осложнения:
- Псевдокистоз органа. Острый панкреатит может спровоцировать формирование специфических «карманов» в органе, содержащих жидкость и различные мусорные вещества. Разрыв крупной псевдокисты приводит к развитию кровотечения и инфекции.
- Инфекционный процесс. Воспаление тканей поджелудочной железы делает орган более уязвимым для бактерий, вирусов и грибков. Врачам часто требуется удалить инфицированную ткань.
- Почечная недостаточность. Заболевание может вызвать расстройство функций почечной фильтрации. При этом пациенту может потребоваться диализ для очистки крови.
- Нарушение дыхательной функции. Химические изменения в организме, вызванные воспалением поджелудочной железы, влияют на функции легких, в результате чего уровень кислорода в крови падает.
- Сахарный диабет на фоне поражение эндокринной части железы. Недостаточное выделение инсулина при этом схоже с механизмом возникновения диабета первого типа.
- Истощение организма. Недостаточное выделение ферментов на фоне поражения экзокринной части железы приводит к плохому усвоению питательных компонентов. Это может привести к недоеданию, поносу, потери веса и другим осложнениям.
- Рак поджелудочной железы. Длительный воспалительный процесс вызывает структурные изменения в органе, которые могут спровоцировать онкогенез.
Соблюдение профилактических мероприятий и быстрое лечение приступа заболевания помогут пациенту предотвратить развитие опасных осложнений.
Методы диагностики
При подозрении на воспаление поджелудочной железы необходимо обратиться к гастроэнтерологу или терапевту. Во время приема врач спросит пациента о жалобах, изучит анамнестические данные и проведет физикальное обследование.
Осложнения острого панкреатит легко выявляются уже во время первичного осмотра. Для подтверждения диагноза и определения тяжести состояния врачу потребуются результаты инструментальной и лабораторной диагностики.
Назначаемые диагностические исследования:
- Анализ крови для выявления повышенного уровня ферментов поджелудочной железы. При панкреатите амилаза и другие ферменты активно вбрасываются в кровоток.
- Анализ каловых масс при подозрении на хронический панкреатит для определения концентрации жира. Избыток жира в кале свидетельствует о недостаточности экзокринной функции железы.
- Ультразвуковое обследование – визуализация органа с помощью высокочастотных звуковых волн. Врач перемещает положение датчика на животе и видит состояние органа на мониторе.
- Компьютерная или магнитно-резонансная томография – высокоточное сканирование для поиска причины заболевания.
После диагностики врач может приступить к лечению патологии.
Способы лечения

Диета играет огромную роль в лечении панкреатита
Техника терапии зависит от формы заболевания и тяжести пациента. Острый приступ панкреатита, симптомы которого в первую очередь проявляются болевыми ощущениями, требует незамедлительной врачебной помощи.
Лечение острой формы:
- Введение обезболивающих средств.
- Внутривенное вливание жидкости с электролитами для предотвращения обезвоживания и нормализации гомеостаза.
- Хирургическое устранение непроходимости протока поджелудочной железы.
- Удаление желчного пузыря.
- Удаление пораженных тканей поджелудочной железы.
- Введение противомикробных средств.
- Лечение и помощь при хронической форме:
- Прием ферментов поджелудочной железы в виде таблеток.
- Диета, направленная на употребление нежирной пищи и достаточного количества пищевых волокон (овощи и фрукты).
- Отказ от алкоголя и курения.
- Отказ от жареной пищи.
Среди народных лекарств от панкреатита пользуются популярностью такие средства, как настойка шиповника, чай с медом и прополисом, семена льна и отвар золотого уса.
Лечение народными средствами требуется предварительно согласовать с лечащим врачом, поскольку некоторые растительные компоненты могут быть противопоказаны.
Какая первая помощь при панкреатите? Расскажет видеосюжет:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Вместе с этой статьей читают:
 Народные средства для поджелудочной железы как метод лечения…
Народные средства для поджелудочной железы как метод лечения… Терапия при панкреатите: таблетки и принципы лечения
Терапия при панкреатите: таблетки и принципы лечения Какие продукты любит поджелудочная железа: симптомы…
Какие продукты любит поджелудочная железа: симптомы… Острый панкреатит у детей: рекомендации родителям
Острый панкреатит у детей: рекомендации родителям Где у человека находится поджелудочная железа и какие функции…
Где у человека находится поджелудочная железа и какие функции… Заболевания поджелудочной железы, их симптомы и рекомендуемая диета
Заболевания поджелудочной железы, их симптомы и рекомендуемая диета Диффузные изменения поджелудочной – не повод для беспокойства?
Диффузные изменения поджелудочной – не повод для беспокойства? Болит поджелудочная железа - симптомы какого заболевания?
Болит поджелудочная железа - симптомы какого заболевания? Какой врач лечит поджелудочную железу: к кому обратиться в…
Какой врач лечит поджелудочную железу: к кому обратиться в…
 Альбина ⇒ Чем поднять аппетит взрослому человеку, советы для поднятия аппетита
Альбина ⇒ Чем поднять аппетит взрослому человеку, советы для поднятия аппетита Надя ⇒ Какая диета при панкреатите необходима для улучшения здоровья
Надя ⇒ Какая диета при панкреатите необходима для улучшения здоровья Эля ⇒ Острая еда — польза и вред продуктов, а также их противопоказания к употреблению
Эля ⇒ Острая еда — польза и вред продуктов, а также их противопоказания к употреблению Полина ⇒ Лучшие народные средства для улучшения пищеварения
Полина ⇒ Лучшие народные средства для улучшения пищеварения Клава ⇒ Болит поджелудочная железа – симптомы какого заболевания?
Клава ⇒ Болит поджелудочная железа – симптомы какого заболевания?








Острый приступ конечно это страшно…мне потребовалось даже полежать в стационаре. Сейчас просто ферментами себя поддерживаю. Очень нравится эвэнзим эвалар, потому что он на натуральной основе. В составе бромелайн и папаин. Лучшая помощь пищеварению.